Augusto
W. Chang-Silva1
El éxito fenomenal
del sildenafil ha hecho que aumente el interés en la investigación sobre los
diferentes factores sobre la función y disfunción sexual femenina.
Las compañías farmacéuticas, los terapeutas sexuales y las mismas
mujeres se están preguntando si podría ser que las drogas que actúan tan bien
para mejorar la vida sexual de los hombres, mejorarían también la vida sexual
de las mujeres.
Definición
La disfunción sexual se puede definir como “El deterioro continuo de los patrones normales o usuales del interés y/o respuesta sexual de la pareja”(Kaplan S.A.). En realidad no hay una definición uniforme de la “disfunción sexual”.
Los trabajos pioneros de Kinsey y Pomeroy, “Sexual Behavior in the Human Male” (Conducta Sexual del Hombre, 1948), “Sexual Behavior in the Human Female” (Conducta Sexual de la Mujer1953); y de Masters y Jonson, “Human Sexual Response” (Respuesta Sexual Humana,1966); “Human Sexual Inadequacy” (Incompetencia Sexual Humana, 1970), nos dieron luces sobre las variaciones del funcionamiento sexual normal y los procesos fisiológicos subyacentes a la estimulación sexual.
Los medios de comunicación popularizaron los resultados de estos y otros estudios, rompiendo los mitos y exponiendo a los ojos públicos el funcionamiento sexual, y al mismo tiempo, impusieron estándares falsos de normalidad, al malinterpretar los datos. Por ejemplo, la malinterpretación de los resultados de la investigación de Masters & Johnson referente a que la mujer es multiorgásmica, puede provocar sentimientos de incompetencia y disfunción sexual en la mujer, en los casos donde ella no experimentara orgasmos múltiples; de la misma manera, para el hombre, si es que no logra que su pareja sea multiorgásmica o si quiera que llegue a tener un orgasmo.
Masters
y Johnson decían que la década del 60, fue la época de la “preocupación
orgásmica”; tenía que haber un orgasmo para que la relación sexual
fuera satisfactoria.
Otro
concepto erróneo es la importancia del clítoris para el orgasmo. Si bien es
importante para la estimulación sexual, no lo es para el orgasmo.
En la fase de la meseta y del orgasmo, ellos han demostrado que el clítoris
se retrae y no entra en contacto con el pene.
Esta constatación fue posible con el auxilio de cámaras filmadoras y
aparatos para medir las respuestas musculares de las mujeres durante las prácticas
sexuales.
Rol del ginecólogo
Generalmente a la primera persona que una mujer consulta de sus problemas sexuales es a su ginecólogo. El ginecólogo debería conocer los ciclos de la respuesta sexual, así como tener la capacidad para hacer una historia clínica sexual, diagnosticar el tipo de disfunción sexual y conocer las terapias sexuales. Los problemas más complicados requerirán que el ginecólogo tenga un entrenamiento más especializado en esta área, para diagnosticar adecuadamente y aplicar la terapia sexual conveniente; de lo contrario debería referir a la paciente a un especialista en sexología.
En su trabajo pionero sobre la fisiología del coito, escrito en el libro “Respuesta Sexual Humana” (1966), Master y Johnson, dividen la respuesta sexual en cuatro fases: fase de la excitación, que se manifiesta en la mujer con la lubricación vaginal, el plateau o meseta, el orgasmo y la fase de la resolución.
FASES SEXUALES DE MASTERS Y JOHNSON
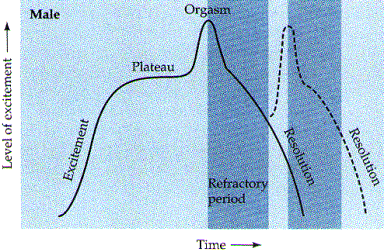
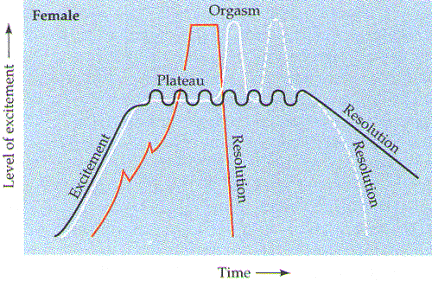
Helen
S. Kaplan en 1977 agrega un factor más: el deseo. Proponiendo un modelo trifásico:
deseo, excitación y orgasmo.
Un Panel de Consenso para la Clasificación de la Disfunción Sexual Femenina de la Fundación Americana de Enfermedades Urológicas. American Foundation for Urological Disease. AFUD 1998 (Basson R. et. al, J.Urol 2000;163:888-893); basándose en la opinión de Kaplan (tres fases: deseo, excitación, orgasmo) y la de Masters y Johnson (cuatro fases: excitación, meseta, orgasmo y resolución) propone la siguiente :
A. Deseo sexual hipoactivo: “deficiencia (o ausencia) persistente o recurrente de fantasías sexuales y/o de DESEO para la actividad sexual o receptividad sexual que causa angustia personal”.
B. Aversión sexual: aversión fóbica persistente o recurrente hacia o evitar el contacto sexual con una pareja sexual, que causa angustia personal.
II. DESORDENES DE LA EXCITACION SEXUAL (muy difícil de definir): “incapacidad persistente o recurrente para conseguir o mantener una excitación sexual; se puede manifestar como una falta subjetiva de excitación o FALTA DE LUBRICACION o alguna otra respuesta somática”.
III.- DESORDENES ORGASMICOS: “dificultad persistente o recurrente, demora o ausencia para conseguir, obtener un orgasmo, después de un estimulo sexual o excitación, que causa angustia personal”.
IV.- DESORDENES SEXUALES POR DOLOR
A.- DISPAREUNIA: dolor genital recurrente o persistente en relación con el coito, penetración.
B.- VAGINISMO: “espasmo involuntario recurrente o persistente de la musculatura del tercio externo de la vagina QUE INTERFIERE CON LA PENETRACION, que causa angustia personal”.
C.- DOLOR SEXUAL NO COITAL: “dolor genital recurrente o persistente producido por estimulación no coital”.
Debe incluir:
I.- DATOS DE IDENTIFICACION
a.- Edad de la paciente, sexo, numero de embarazos, matrimonios
b.- Datos de los padres
c.- Datos del esposo
d.- Datos de los hijos
II.- SEXUALIDAD EN LA NIÑEZ
a.- Actitudes familiares y religiosas hacia el sexo
b.- Aprendizaje sexual
c.- Actividad sexual en la infancia
d.- Abuso sexual o incesto
III.- ADOLESCENCIA
a.- Preparación para la menstruación
b.- Menarquia
c.- Masturbación
d.- Caricias sexuales
e.- Coito
f.- Problemas de género
IV.- ADOLESCENCIA Y EDAD ADULTA
a.- Fantasías sexuales
b.- Orientación sexual (heterosexual, homosexual)
c.- Elección de pareja
d.- Actividad sexual
e.- Desviaciones sexuales
f.- Orientación sexual
g.- Función y disfunción sexual
h.- Contracepción
i.- Embarazo
j.- Depresión, ansiedad, stress, uso de drogas "recreacionales"
k.- Enfermedades: lesión de médula espinal, hipófisis, tiroides, diabetes
l.- Cirugía abdominal y/o pélvica, histerectomía, vagina
m.- Medicamentos: tranquilizantes, antidepresivos, antihipertensivos, verapamilo (elevación de prolactina), captopril (usado en violadores para disminuir su impulso sexual)
V.- CAMBIOS EN SU VIDA EN EL AÑO ANTERIOR
a.- Pérdidas
b.- Movimientos, cambios
c.- Embarazo
d.- Otros
1.-
Vulva (vulvitis, bartholinitis)
2.- Vagina (vaginitis: hongos, trichomonas, gérmenes)
3.- Prolapso
4.- Examen bimanual: vaginal, rectal
5.- Atrofia senil
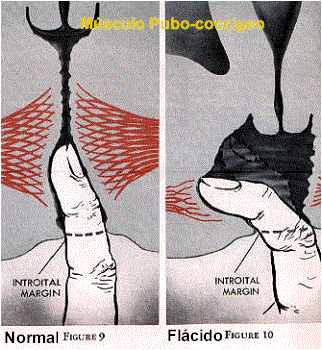
6.- Estrechez vulvar, vaginal, cicatrices (episiotomía)
7.- Dolor, flacidez del músculo elevador medio del ano (músculo pubo-coccígeo o músculo sexual de KEGEL)
8.- Dolor al mover el cuello uterino (endometriosis, enfermedades infecciosas pélvicas, síndrome de Allen-Masters)
1.- Hemograma, búsqueda de leucemia
2.- TSH (tiroides)
3.- Prolactina, elevación de prolactina puede provocar problemas de infertilidad y mengua del deseo sexual. También en ese caso hay que descartar tumor de hipófisis.
4.- HIV (SIDA)
5.- VDRL-RPR
6.- Clamidia
7.- Glucosa
8.- Orina
9.- Papanicolaou cervical uterino
10.-Ultrasonido, TAC, RM; búsqueda de microadenoma hipofisiario
Las disfunciones sexuales más comunes son:
Puede
ser primario ( de toda la vida) o secundario (después de haber sido normal).
Muchas mujeres con inhibición primaria del deseo sexual provienen de familias
represivas, han tenido traumas sexuales en la niñez o adolescencia o tienen una
pobre relación de pareja. Evitan el sexo. El tratamiento es conductual y psicológico.
La
inhibición secundaria del deseo sexual, generalmente se presenta cuando hay
problemas con su pareja, traumas físicos o emocionales, abuso de drogas o
alcohol, cirugía o depresión. Preocupaciones acerca del embarazo, pareja
sexual con diferente apetito sexual, o preocupación por su imagen corporal.
Existen mujeres que tienen dificultad para excitarse sexualmente y no tienen lubricación vaginal. El hipoestrogenismo es una de las causas más comunes de la disfunción de la fase de excitación (lubricación ) en la mujer. Las paredes vaginales no tienen glándulas sudoríparas ni de otro tipo, por lo tanto, la lubricación es consecuencia de la congestión de los vasos sanguíneos y esto hace que las paredes vaginales como que "sudan", el cuello uterino ni las glándulas de Bartholino son importantes para la lubricación (M & J).
A
las mujeres que no logran excitarse sexualmente o que no tienen orgasmo antes se
les llamaba "frígidas" ("frigidez"), término que hace
muchos años no se utiliza en el campo de las disfunciones sexuales. Sin embargo
muchos "sexólogos" todavía lo utilizan.
52%
de la población tiene disfunción sexual, del 8 al 10 % de las mujeres adultas
nunca han tenido orgasmo (anorgasmia). Un 10 % tiene orgasmo solamente con
fantasías sexuales.
La
fase de excitación está controlada por el sistema parasimpático y la fase orgásmica
por el sistema simpático. "El parasimpático apunta, el simpático
dispara".
El orgasmo consiste en contracciones rítmicas de los músculos perineales y de los órganos reproductivos en la pelvis, el útero se contrae como en el trabajo de parto, por tanto no “succiona” el semen; y puede incrementar el riesgo en los cuadros de amenaza de aborto.
Remarcamos
que el clítoris es importante para la excitación pero no para la fase de
meseta y del orgasmo, porque se retrae y no entra en contacto con el pene (M
& J).
La
integridad músculo pubo-coccígeo (P.C) o elevador medio del ano o músculo
sexual de Kegel también es importante para una buena respuesta sexual; el
profesor Arnold Kegel ginecólogo de Los Angeles, California, USA; desarrolló
unos ejercicios vaginales para contraer este músculo para ayudar a mejorar la
incontinencia urinaria de esfuerzo en las mujeres y encontró que muchas
pacientes mejoraban su respuesta sexual y algunas que no habían tenido orgasmo
llegaban a tenerlo; es por esta razón que al músculo P.C., se le conoce como
el músculo sexual de Kegel. Posibilidades de daño del P.C por multiparidad,
episiotomías mal hechas (laterales).
DESORDENES SEXUALES POR DOLOR
Dolor
con las relaciones sexuales, puede presentarse con la penetración o dolor
profundo en la vagina durante el coito; una de las causas más comunes es la
endometriosis pélvica otra causa menos común es el síndrome de Allan-Masters
(laceración en el parametrio en ambos lados del cuello uterino por parto traumático
o coito violento). Diagnóstico por laparoscopía o laparatomía.
CAUSAS FISICAS DE LA DISPAREUNIA
I.- GENITALES EXTERNOS
a.- Himen (raro)
b.- Episiotomía: cicatriz dolorosa o lesión del músculo pubo-coccígeo o músculo sexual de KEGEL. En la actualidad ya no se hace episiotomía, cuando se realiza ésta debe ser mediana y no lateral.
c.- Edad, disminución de la elasticidad
d.- Labios, absceso de glándula de Bartholino
e.- Otras causas
II.- CLITORIS
a.- Irritación
b.- Infección
III.- VAGINA
a.- Infecciones, son las más comunes.
b.- Reacciones de hipersensibilidad
c.- Atrofia, menopausia
d.- Lubricación disminuida
IV.- UTERO, TROMPAS UTERINAS, OVARIOS
a.- ENDOMETRIOSIS, es la más común (33% de mujeres la poseen), provoca dolor en la mujer durante la penetración profunda.
b.- Enfermedad pélvica inflamatoria, ETS
c.- Embarazo ectópico
V.- OTROS
a.- Síndrome de Allen-Masters, es un síndrome raro. Laceración del parametrio y causa inestabilidad del útero. Cuando se examina a la paciente se encuentra que el útero se puede mover en todas las direcciones. La etiología es por parto violento o coito violento.
Es la contracción espasmódica, dolorosa e involuntaria de los músculos del tercio externo de la vagina que ocurre previo a la penetración sexual. Tiene una génesis psicológica, hay temor a daño genital, antecedentes de educación sexual que le indican que el sexo es pecaminoso, sucio, que el sexo es sólo para procrear; historia de violación o incesto; causas orgánicas: cirugía vaginal
El tratamiento es psicológico, que incluye dilatación vaginal sea con dilatadores, los dedos de la misma paciente o los de su pareja sexual.
Las parejas de estas mujeres que padecen de vaginismo tienden a desarrollar disfunción eréctil.
En toda disfunción sexual, primero se debe buscar y corregir las causas orgánicas y luego buscar causas psicológicas. Aunque en las disfunciones sexuales siempre hay causas psicológicas.
Kegel fue un ginecólogo de Los Angeles que desarrolló una técnica de contracción de este músculo para tratar la incontinencia urinaria de esfuerzo.
Kegel encontró que las pacientes que se sometieron a esta técnica presentaron una mejoría de su respuesta sexual. Reportó que muchas mujeres que no habían experimentado orgasmo, luego sí lo tenían asociado a la sensación de la presencia del pene en vagina por la contracción de este músculo.
El músculo de Kegel se puede desgarrar por multiparidad, episiotomías mal hechas, falta de elasticidad por la edad.
 EROS-CTD
EROS-CTDEs un aparato creado en EEUU, es un capuchón que se pone en el clítoris y hace succión. Hay controversias con relación a su utilidad. Tiene aprobación de la FDA y se encuentra en el mercado de EEUU. Algunos autores sostienen que este aparato puede ser sustituido por las relaciones oro-genitales.
Se han fabricado cremas que dicen favorecer la excitación sexual en la mujer. Sin embargo no hay evidencias científicas sobre su eficacia. En los EEUU están acompañados de una campaña publicitaria masiva.
Master & Johnson trataron el síntoma, por que la falta de orgasmo es un síntoma. Se ha observado que la terapia sexual en disfunciones orgásmicas es efectiva en aproximadamente 80%. Bason (1999) señala que, en mujeres, los aspectos no genitales del encuentro sexual como el acercamiento, intimidad, sensualidad (lo relacionado a los sentidos), son más importantes para la satisfacción, que la presencia o ausencia de orgasmo.
El deseo sexual es importante y puede presentarse antes o después que la excitación. La presencia de orgasmo no es necesaria para tener un encuentro sexual satisfactorio. La nueva teoría plantea que el deseo por la intimidad y otros aspectos interpersonales pueden ser lo más importante en los encuentros sexuales.
Basson
R., et al (2000). Report of the International Consensus Development
Conference on Female Sexual Dysfunction: definitions and classifications. J
Urol.163:888-893.
Chang-Silva
Augusto W., Mudd EH, Garcia C-R (1971). Psychosexual Response and Attitudes
Toward Family Planning (I&A) Un estudio de 100 mujeres embarazadas.
Obstetrics and Gynecology. 37:289-296.
Chang-Silva,
Augusto W. (1997). Ethical Aspects in Human Reproduction in New Horizons in
Reproductive Medicine. The Parthenon Publishing Group. New York. London.
Kaplan
HS. (1979). Disorders of Sexual Desire and Other New Concepts and Techniques
in Sex Therapy. New York, NY: Brunner/Mazel Publications.
Kegel,
A.H. (1952). Sexual functions of the pubococcygeus muscle. Western J.
Surg. 60:521-524.
Kegel.
A.H. (1966). Comunicación personal.
Kinsey,
A.C., Pomeroy, W. et al. (1948). Sexual Behavior in the Human male.
Philadelphia: W.B. Saunders.
Kinsey,
A.C., et al. (1953). Sexual Behavior in the Human Female. Philadelphia:
W.B. Saunders.
Klemer
R.H. (1965) Counseling in Marital and Sexual Problems. The Williams &
Wilkins Company. Baltimore.
Leiblum
S.R. (2000) Redefining female sexual response. Contemporary OB/GYN.
45:120-126.
Masters
W.H., Johnson V.E. (1966) Human Sexual Response. Boston, Mass: Little,
Brown.
Masters
W.H., Johnson V.E. (1970) Human Sexual Inadequacy. Boston, Mass: Little,
Brown.
Masters
WH., Johnson VE. (1967): Comunicación personal.
Mudd
E.H. (1951).The Practice of Marriage Counseling. Association Press. New
York.
Mudd
E.H., et al. (1957). Man and Wife. Family Attitudes, Sexual Behavior and
Marriage Counseling. W.W. Norton & Company, Inc., New York.
Mudd, Emily H.
Fundadora y Directora Ejecutiva del Consejo Matrimonial de Philadelphia, USA,
Professor U. of Pennsylvania. (1970) Comunicación personal.
Pomeroy, W., co-autor del "Reporte Sexual Kinsey" Institute for Sexual Research Indiana University. Fundador y director del Institute of Advanced Study in Human Sexuality, San Francisco, California, USA. (1970) Comunicación personal.
1 Médico Ginecólogo. American Board Certified. Ginecologia & Obstetricia, Reproducción Humana, Sexología. Director Fundador del Instituto Gin-Ob de Reproducción Humana. Surgi & Birth Center